การรักษามะเร็งด้วยรังสี
จาก ChulaPedia
เนื้อหา |
มะเร็ง
เป็นโรคซึ่งเป็นภัยต่อสุขภาพของคนไทย ที่ร้ายแรงที่สุด ในขณะนี้ และนับเป็นสาเหตุการเสียชีวิตอันดับแรก ของประเทศไทย ติดต่อกันมาเป็นเวลา ๙ ปี แล้ว จากข้อมูลในปี พ.ศ. ๒๕๕๑ มีจำนวนผู้เสียชีวิตจากโรคมะเร็งมากถึง ๕๕,๔๐๓ คน ปัจจุบัน การรักษาที่ทำให้ผู้ป่วยจำนวนมากหายขาดจากโรคมะเร็ง โดยเฉพาะ เมื่อพบโรคในระยะต้น ได้แก่ การรักษาด้วยการผ่าตัด , การรักษาด้วยรังสี และ การรักษาด้วยยา
การรักษาด้วยรังสี
เป็นการรักษาที่มีบทบาทสำคัญต่อผู้ป่วยโรคมะเร็ง ประมาณ ๖๐ เปอร์เซ็นต์ของผู้ป่วย มะเร็ง จะได้รับการรักษาด้วยรังสี เพื่อให้หายจากโรค หรือเพื่อบรรเทาความเจ็บปวด อย่างไรก็ตาม ถึงแม้ว่าคุณประโยชน์ของรังสีต่อการรักษาโรคมะเร็งจะมีอยู่มาก แต่ผู้ป่วยอาจจะมีผลข้างเคียงเกิดขึ้นจากการรักษาได้เครื่องมือทางรังสีรักษาจึงมีพัฒนาการมาอย่างต่อเนื่อง โดยทางคณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย และ โรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย มีความพยายามอย่างยิ่งที่จะรักษาโรคมะเร็งให้มีประสิทธิภาพสูงสุด และมีผลข้างเคียงจากการรักษาน้อยที่สุด “ เครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา ” ( 1,000 Degrees Directions Arc Therapy machine ) จะเป็นหนึ่งในเครื่องมือหลายชนิดหนึ่ง ที่สำคัญ ที่จะมาช่วยเสริมในการรักษาโรคมะเร็ง ให้ผู้ป่วยได้รับความรวดเร็วและลดผลข้างเคียง
วิวัฒนาการของการรักษาโรคมะเร็งด้วยรังสี
การรักษามะเร็งด้วยรังสี ได้เริ่มใช้มานานมากกว่า ๑๑๐ ปี โดยใช้ในการรักษาผู้ป่วยมะเร็งทั่วโลก จำนวนหลายล้านคน และได้มีการพัฒนามาอย่างต่อเนื่อง ปกติแล้ว ผู้ป่วยจะได้รับรังสีครั้งละไม่มาก วันละ ๑ ครั้ง นานประมาณ ๓๐ – ๔๐ ครั้ง ในระยะเวลา ๖ – ๘ อาทิตย์
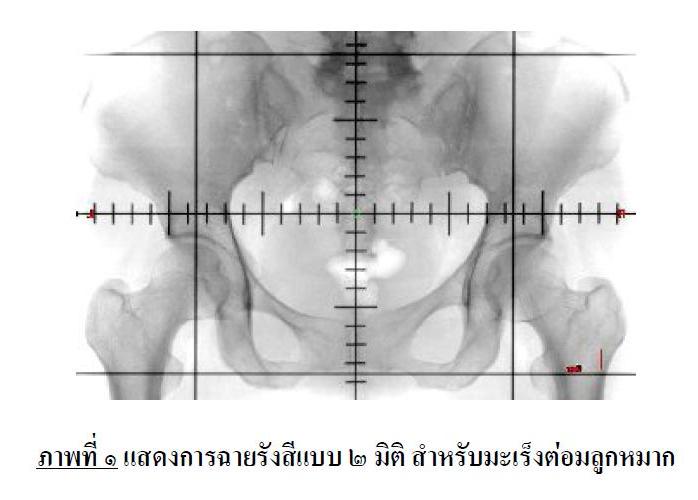
การใช้รังสีรักษาเริ่มขึ้นภายหลังจากที่มีการค้นพบแร่กัมมันตรังสีโดย มาดามมารี คูรี และได้เริ่มใช้ครั้งแรกในการรักษามะเร็งที่ผิวหนัง ด้วยการวางสารกัมมันตรังสีไว้ที่มะเร็งผิวหนัง แต่ไม่สามารถรักษามะเร็งที่อยู่ลึกลงไปใต้ผิวหนังได้ ในปี พ.ศ. ๒๘๔๐ ได้มีการพัฒนาเครื่องฉายรังสีพลังงานสูง ( Medical Linear Accelerator ) ทำให้สามารถรักษามะเร็งที่อยู่ใต้ผิวหนังได้ แต่ยังไม่สามารถให้การรักษามะเร็งที่ลึกกว่าใต้ผิวหนังได้ดีนัก เนื่องจากยังไม่มีเครื่องมือที่สามารถถ่ายภาพให้เห็นก้อนมะเร็ง ( ที่อยู่ลึก ) ได้ดี คงมีแต่ภาพเอ็กซเรย์แบบธรรมดา ที่มองเห็นกระดูก เป็นหลัก ( Conventional Imaging ) และให้ภาพเป็นภาพ ๒ มิติ ไม่สามารถเห็นความลึกที่แพทย์จะใช้ประมาณขอบเขตการให้รังสีได้ การรักษาด้วยรังสีแบบนี้จึงเรียกว่า “การฉายรังสีแบบ ๒ มิติ” ( 2-Dimensional Radiotherapy ) หรือ การฉายรังสีแบบธรรมดา ( Conventional Radiotherapy ) การรักษาด้วยเทคนิคแบบนี้ มีข้อเสียคือ ลำรังสีที่ให้ อาจจะไม่โดนก้อนมะเร็ง...ถ้าให้ลำรังสีเล็กเกินไป หรืออวัยวะปกติที่อยู่ใกล้เคียง จะได้รับปริมาณรังสี ที่แผ่เป็นวงกว้างด้วย เนื่องจากแพทย์ต้องเผื่อขอบให้กว้าง รังสีจะได้โดนจุดก้อนมะเร็งแน่ๆ ( ภาพที่ ๑ )
บริเวณในกรอบเส้นสี่เหลี่ยมสีดำคือ บริเวณที่จะได้รับรังสี ซึ่งกำหนดโดยการดูขอบเขตของกระดูกเป็นสำคัญแพทย์จะไม่สามารถเห็นตำแหน่งของต่อมลูกหมากที่แน่ชัด ในขณะเดียวกัน ลำไส้และกระเพาะปัสสาวะซึ่งอยู่ในบริเวณนี้และไม่สามาถมองเห็นได้จากภาพเอกซเรย์ธรรมดาเช่นกัน จะได้รับรังสีปริมาณสูงไปด้วย
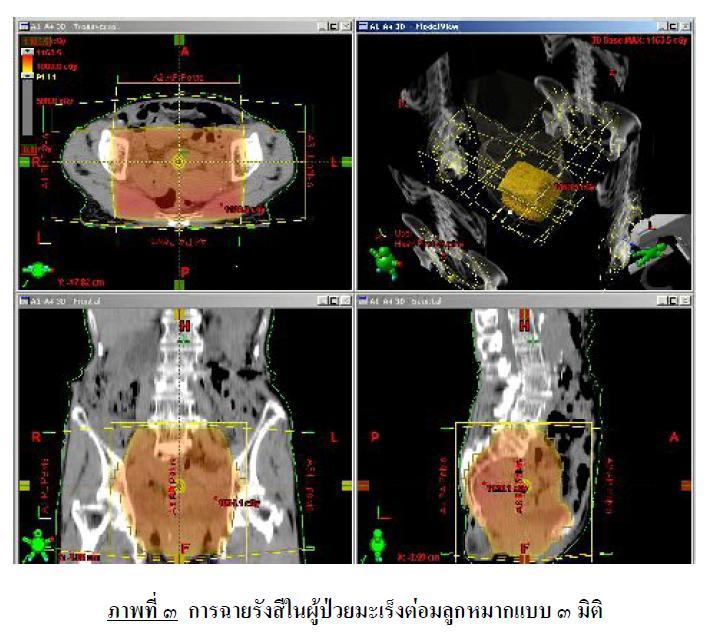
ต่อมา ในปี พ.ศ. ๒๕๑๑ เครื่องเอ็กซเรย์คอมพิวเตอร์ (CT – Scan ) ได้ถูกประดิษฐ์ขึ้นเป็นครั้งแรก ทำให้แพทย์สามารถบอกตำแหน่งของก้อนมะเร็งและอวัยวะต่างๆ ได้ชัดเจน ทั้งยังสามารถสร้างภาพเป็นแบบ ๓ มิติได้ ในอีก ๒๐ ปีต่อมา เมื่อคอมพิวเตอร์ได้มีการพัฒนาจนมีประสิทธิภาพสูงยิ่งขึ้น จึงได้มีการนำระบบคอมพิวเตอร์ประสิทธิภาพสูงมาจำลองและวางแผนการให้รังสี โดยใช้ภาพเอ็กซเรย์คอมพิวเตอร์แทนผู้ป่วยจริง ทำให้แพทย์สามารถวางแผนการให้รังสีในรูปแบบต่างๆ ในคอมพิวเตอร์ เพื่อให้รังสีไปทำลายก้อนมะเร็ง และที่สำคัญ แพทย์จะต้องพยายามหลีกเลี่ยงไม่ให้รังสีถูกอวัยวะปกติ ดังนั้น เมื่อแพทย์และนักฟิสิกส์การแพทย์เลือกแผนจำลองการฉายรังสีที่เหมาะกับผู้ป่วยแล้ว ข้อมูลการให้รังสี เช่น รูปร่างของรังสี , ทิศทางของลำรังสี, ปริมาณของรังสี จะถูกส่งไปยังเครื่องฉายรังสีรุ่นดิจิตอล ( Digital Linear Accelerator ) ที่สามารถรับข้อมูลดิจิตอล และมีอุปกรณ์ที่สามารถปรับรูปร่างของรังสี ( Multileaf Collimator ) ( ภาพที่ ๒ ) ตามแผนที่จำลองในคอมพิวเตอร์ได้ การฉายรังสีวิธีนี้จึงเรียกว่า การฉายรังสี ๓ มิติ ( 3 – Dimensional Radiotherapy ) ( ภาพที่ ๓ ) การฉายรังสี ๓ มิติ ในช่วงระหว่างปี พ.ศ. ๒๕๓๐
– ๒๕๔๐ นั้น แพทย์และนักฟิสิกส์การแพทย์จะเป็นผู้กำหนด เป้าหมาย , อวัยวะที่ไม่ต้องการให้โดนรังสี , รูปร่างของลำรังสี , ทิศทางของลำรังสี , ปริมาณของรังสี โดยคอมพิวเตอร์จะแสดงผลปริมาณรังสีจำลอง ในภาพเอ็กซเรย์คอมพิวเตอร์ ซึ่งแพทย์และนักฟิสิกส์การแพทย์จะกำหนดให้รังสีกระชับกับลักษณะก้อนมะเร็งมากที่สุด ดังนั้น จึงเรียกการฉายรังสี ๓ มิติแบบนี้ว่า การฉายรังสี ๓ มิติแบบเข้ารูป ( 3 – Dimensional Conformal Radiotherapy ) โดยแผนการใช้รังสีรักษา ที่จะให้ผลดีมากน้อยเพียงใด ขึ้นกับแพทย์และนักฟิสิกส์การแพทย์เป็นสำคัญ
สามารถดูข้อมูลจากคอมพิวเตอร์ เพื่อวางแผนการฉายรังสี ๓ มิติ โดยมีอุปกรณ์มัลติลีฟคอลลิเมเตอร์ ( Multileaf Collimator ) ใต้หัวปล่อยรังสี ( ภาพเล็ก ) เพื่อที่จะกำบังลำรังสีให้เป็นรูปต่างๆ ได้ตามที่ต้องการ ก่อนการปล่อยรังสีไปยังผู้ป่วย
โดยการวางแผนในภาพเอกซเรย์คอมพิวเตอร์ บริเวณสีส้ม คือ บริเวณที่ได้รับรังสีปริมาณสูง
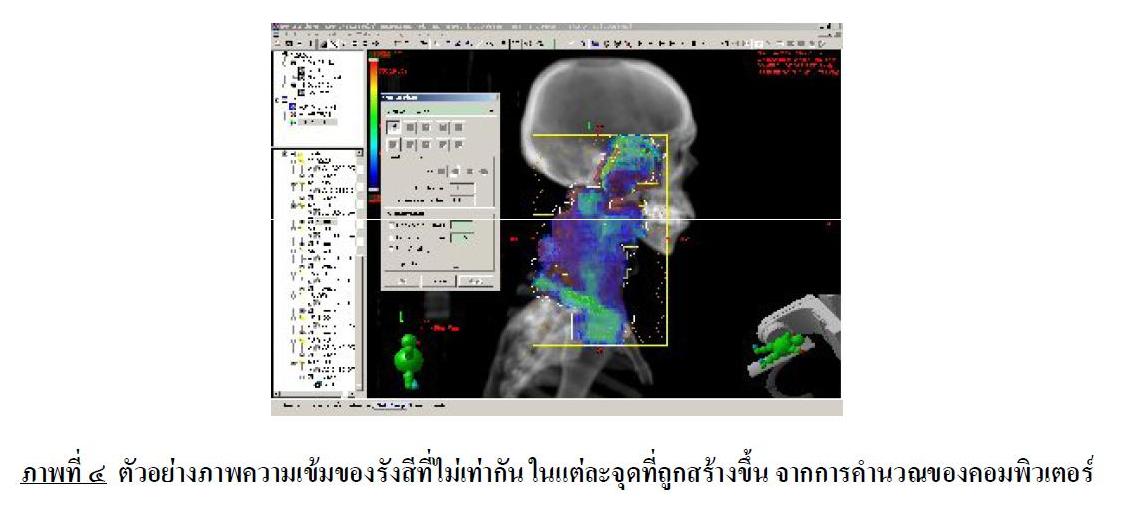
ในปี พ.ศ. ๒๕๔๐ การฉายรังสีแบบ ๓ มิติรุ่นใหม่ ที่เรียกว่า การฉายรังสีแบบปรับความเข้ม (Intensity Modulated Radiation Therapy : IMRT) ได้ถูกคิดค้นและนำมาใช้ครั้งแรกในประเทศสหรัฐอเมริกา ด้วยเทคโนโลยีที่ล้ำหน้ามากขึ้นของระบบคอมพิวเตอร์ แพทย์จะเพียงแต่กำหนดเป้าหมาย และปริมาณของรังสี รวมถึงอวัยวะ ที่ไม่ต้องการให้โดนรังสี การให้รังสีแก่ผู้ป่วยนั้น เครื่องฉายรังสีจะให้ลำแสงเข้าสู่ผู้ป่วยใน ๗ – ๙ มุม รอบตัวผู้ป่วย โดยระบบคอมพิวเตอร์อันทรงประสิทธิภาพจะช่วยคำนวณหาวิธีการให้รังสีทั้งรูปร่างของรังสี , ความเข้มของรังสี ในแต่ละจุดของลำรังสี ( ซึ่งไม่สามารถคำนวณได้ด้วยมนุษย์ ) , ในแต่ละมุมของการให้รังสี ( ภาพที่ ๔ , ๕ ) ที่เหมาะสมมากที่สุดให้แก่แพทย์ในแต่ละจุดที่ถูกสร้างขึ้น จากการคำนวณของคอมพิวเตอร์
เพื่อประกอบในการฉายรังสี ที่มุมด้านข้างลำตัวจากการฉายทั้งหมด ๗ – ๙ มุมของการฉายรังสี แบบปรับความเข้มในการรักษาโรคมะเร็งโพรงหลังจมูก
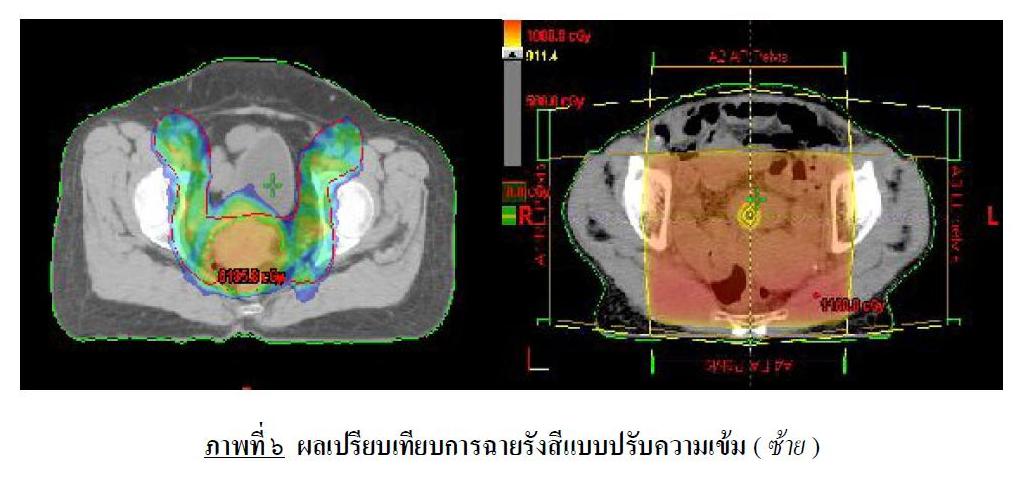
จะต้องหมุนหัวเครื่องฉายไปยังองศาที่ต้องการ จึงจะปล่อยรังสี ๗ – ๙ ตำแหน่งรอบตัว ซึ่งพบว่า การให้รังสีไปสู่ก้อนมะเร็ง ด้วยการฉายรังสีแบบปรับความเข้ม ทำได้ดีกว่าการที่แพทย์เป็นผู้กำหนด รูปร่างของรังสี , ทิศทางของลำรังสี สามารถทำให้ก้อนมะเร็งรับปริมาณรังสีสูง สามารถทำให้เกิดในรูปแบบใดก็ได้ ตามที่แพทย์ต้องการ เพื่อให้รังสีที่เหมาะสม เช่น เกิดเป็นรูปตัว U, ตัว H ... ซึ่งไม่สามารถทำได้ด้วยการฉายรังสี ๓ มิติ แบบธรรมดา (ภาพที่ ๖)
สามารถทำให้เกิดปริมาณรังสีสูง เป็นรูปตัว U ในการรักษามะเร็งต่อมลูกหมาก ฐานตัว U คือ ต่อมลูกหมาก และขา ๒ ข้างของตัว U คือ ต่อมน้ำเหลือง ที่จะต้องฉายเพื่อป้องกันการกระจายของมะเร็งสามารถหลบกระเพาะปัสสาวะ ที่อยู่ตรงกลางตัว U ได้ไม่สามารถทำได้ด้วยการฉายรังสี ๓ มิติแบบธรรมดา (ขวา)
การใช้รังสีรักษา ในโรงพยาบาลจุฬาลงกรณ์ โรงพยาบาลจุฬาลงกรณ์ ได้เริ่มทำการรักษาผู้ป่วยมะเร็ง ด้วย การฉายรังสีแบบปรับความเข้ม (IMRT) มาตั้งแต่ปี พ.ศ. ๒๕๔๘ แม้ว่า การฉายรังสีแบบปรับความเข้ม (IMRT) ซึ่งคอมพิวเตอร์จะช่วยคำนวณหาวิธีการให้รังสีที่เหมาะสมที่สุดให้แก่แพทย์ แต่เครื่องฉายรังสี (Digital Linear Accelerator) ดังกล่าว เป็นเครื่องที่มีน้ำหนักมาก ประมาณ ๑๐ ตัน ทำให้ในช่วงปี พ.ศ. ๒๕๔๘ – ๒๕๕๑ ระบบคอมพิวเตอร์ยังไม่สามารถควบคุมความเร็วในการหมุนของเครื่องรอบตัวผู้ป่วยได้ และจะปล่อยรังสีปรับความเข้มได้ ก็ต่อเมื่อหัวเครื่องหยุดอยู่นิ่งเท่านั้น ดังนั้น ในการฉายรังสีแต่ละครั้ง เครื่องฉายรังสีจึงต้องใช้เวลาในการฉายแสงรักษาผู้ป่วยแต่ละรายนานประมาณ ๓๐ นาที โดยเครื่องจะต้องใช้เวลาในการหมุนหัวเครื่องฉาย ไปยังองศาที่ต้องการ แล้วจึงจะปล่อยรังสี เสร็จแล้ว จึงหมุนหัวเครื่องฉายไปยังองศาที่ต้องการถัดไป จึงจะปล่อยรังสีอีกครั้ง ปกติ จะต้องทำซ้ำๆ กันประมาณ ๗ – ๙ ครั้ง ในขณะที่การฉายรังสีแบบ ๒ มิติ และ ๓ มิติ มีแผนการให้รังสีที่ซับซ้อน แต่ใช้ระยะเวลาสั้นกว่า ใช้เพียงประมาณ ๕ – ๑๐ นาทีต่อผู้ป่วย
ในปี พ.ศ. ๒๕๕๑ โรงพยาบาลจุฬาลงกรณ์ มีผู้ป่วยที่มารับการรักษาด้วยรังสีสูงถึง ๒,๑๐๕ คน ซึ่งโดยปกติต้องสามารถให้บริการผู้ป่วยด้วยเครื่องฉายรังสีแบบปรับความเข้มได้ในอัตราประมาณ ๕๐ % ของจำนวนผู้ป่วยทั้งหมด ที่มารับบริการรักษาด้วยรังสี ปัจจุบัน ถึงแม้ว่าหน่วยรังสีรักษาฯ จะเปิดให้บริการฉายรังสี ตั้งแต่ ๗.๐๐ น. จนถึง ๒๐.๐๐ น. โดยไม่มีการหยุดพักกลางวัน แต่ก็สามารถให้บริการผู้ป่วย ที่ได้รับการรักษาด้วยรังสีแบบปรับความเข้มเพียงประมาณ ๒๐๐ ราย เท่านั้น เนื่องจากต้องใช้ระยะเวลาต่อผู้ป่วย ๑ คน มากกว่าการรักษาด้วยรังสีแบบอื่น จึงทำให้สามารถรักษาผู้ป่วยต่อวันได้จำนวนไม่มาก อีกทั้งยังส่งผลต่อระยะเวลารอคอย สำหรับในรายที่ต้องเริ่มการรักษาด้วยเครื่องฉายรังสีแบบปรับความเข้ม สำหรับผู้ป่วยใหม่ ซึ่งมีอยู่เป็นจำนวนมาก
การฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา
ปี พ.ศ. ๒๕๕๐ ได้มีนวัตกรรมของเครื่องฉายรังสีแบบใหม่ อีกครั้ง ซึ่งได้มีการปรับปรุงสมรรถนะให้เครื่องฉายรังสีรุ่นใหม่ เชื่อมต่อกับคอมพิวเตอร์ได้อย่างสมบูรณ์มากยิ่งขึ้น ทำให้ระบบสามารถควบคุมความเร็วในการหมุนของเครื่อง ซึ่งมีน้ำหนักมากประมาณ ๑๐ ตัน รอบตัวผู้ป่วย ในขณะเดียวกัน ก็สามารถปล่อยรังสีความเข้มและรูปร่างต่างๆ ออกมาตลอดเวลา ในขณะที่เครื่องหมุนรอบตัวผู้ป่วยด้วย ซึ่งนับเป็น “แผนการให้รังสี ที่ดีที่สุด” ในปัจจุบัน
กล่าวคือ สามารถให้ปริมาณรังสีสู่ก้อนมะเร็ง “ได้มากที่สุด” ในขณะเดียวกัน สามารถหลบอวัยวะที่ไม่ต้องการ “ได้ดีที่สุด” และ ใช้เวลาในการรักษาในผู้ป่วยต่อราย “ลดลง” ( จาก ๓๐ นาที เหลือเพียง ๒ – ๗ นาที )เท่านั้น ซึ่งการรักษาแบบนี้ได้ถูกตั้งชื่อว่า “การฉายรังสีแบบหมุนรอบตัวแบบปรับความเข้ม” (Volumetric Modulated Arc Therapy : VMAT ) ( ภาพที่ ๗ ) และการรักษาแบบนี้ ได้ผ่านการรับรองจาก องค์การอาหารและยา ประเทศสหรัฐอเมริกา แล้ว เมื่อ ๓ มกราคม พ.ศ. ๒๕๕๑ปัจจุบัน เครื่องนี้ได้ติดตั้งแล้วที่ โรงพยาบาลจุฬาลงกรณ์ เป็น “ แห่งแรกในประเทศไทย ” และเป็นลำดับต้นๆของเอเชีย ( อินเดีย ๒ เครื่อง / ฮ่องกง ๒ เครื่อง / ไต้หวัน ๔ เครื่อง / ญี่ปุ่น ๓ เครื่อง / ไทย ๑ เครื่อง )
สามารถทำให้เกิดปริมาณรังสีสูง เป็นรูปตัว U คว่ำ ในการรักษามะเร็งกล่องเสียงกระชับกับเป้าหมายที่แพทย์ต้องการ ( เส้นสีแดง ) ได้ดีกว่าการฉายรังสีแบบปรับความเข้ม ( ขวา )
เครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา [ 1,000 Degrees Directions Arc Therapy Machine ] เครื่องฉายรังสีรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา ( 1,000 Degrees Directions Arc Therapy Machine ) ของ หน่วยรังสีรักษาและมะเร็งวิทยา ฝ่ายรังสีวิทยา โรงพยาบาลจุฬาลงกรณ์ เป็น เครื่องฉายรังสีแบบระบบหมุนรอบตัวแบบปรับความเข้ม ( Volumetric Modulated Arc Therapy ) รุ่น ClinaciX Linear accelerator ผลิตโดย บริษัทแรกที่คิดค้นเครื่องมือฉายรังสีแบบระบบหมุนรอบตัวแบบปรับความเข้ม และเป็นบริษัทที่ผลิตเครื่อง
ฉายรังสีที่ใหญ่ที่สุดในโลก โดยผ่านการรับรองจาก องค์การอาหารและยา ประเทศสหรัฐอเมริกา เป็นบริษัทแรก เมื่อ ๓ มกราคม พ.ศ. ๒๕๕๑ และได้ติดตั้งที่ โรงพยาบาลจุฬาลงกรณ์ เป็น “ แห่งแรกในประเทศไทย ” และเป็นลำดับต้นๆ ของเอเชีย ( อินเดีย ๒ เครื่อง / ฮ่องกง ๒ เครื่อง / ไต้หวัน ๔ เครื่อง / ญี่ปุ่น ๓ เครื่อง / ไทย ๑ เครื่อง ) สำหรับรุ่นที่ติดตั้งที่ โรงพยาบาลจุฬาลงกรณ์ นี้ สามารถใช้การหมุนรอบตัวไปมาได้ถึง ๒.๗๗ รอบ หรือ ๑,๐๐๐ องศา จึงทำให้แผนการรักษาสมบูรณ์กว่าการหมุนรอบเดียว
ประสิทธิภาพ – ศักยภาพของเครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา
๑) สามารถปล่อยรังสีเอกซเรย์พลังงานสูง และสามารถปรับรูปร่าง , ความเข้มของลำรังสี ในขณะที่หมุนเครื่องรอบตัวผู้ป่วย เพื่อให้รังสีได้ในเวลาเพียง ๒ – ๗ นาที โดย สามารถหมุนไปกลับได้ต่อเนื่องถึง ๑,๐๐๐ องศา หรือ ๒.๗๗ รอบ
๒) สามารถปรับความเร็วในการหมุนของหัวเครื่องฉายแสงได้ ( Gantry Speed ) แบบ Real-time ได้
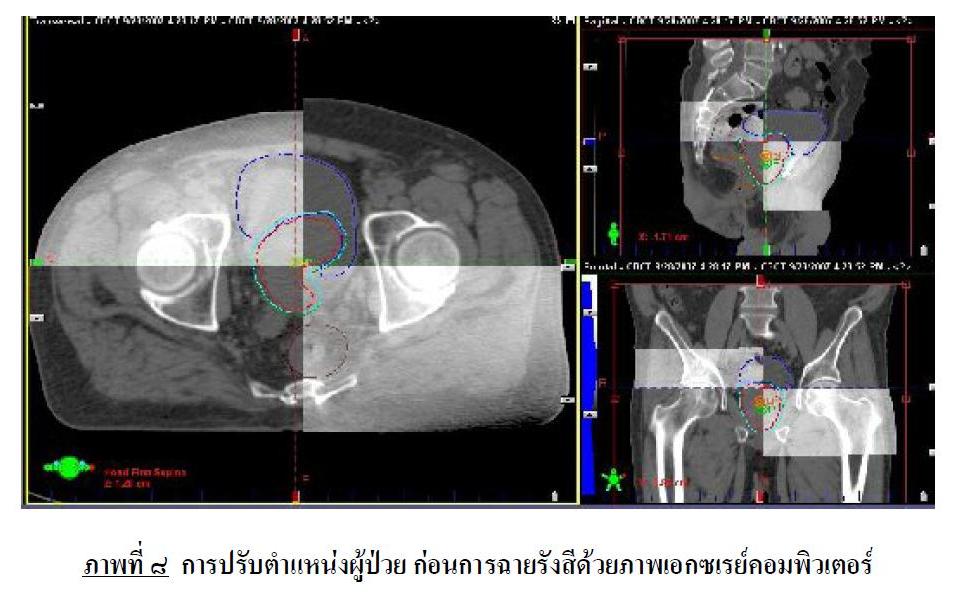
๓) สามารถปรับอัตราการปล่อยรังสีของเครื่อง ในขณะที่ปล่อยรังสีแบบ Real-time ได้ ( Dose Rate Modulation ) นอกเหนือจากศักยภาพของเครื่อง ที่สามารถฉายรังสีแบบระบบหมุนรอบตัวแบบปรับความเข้มแล้ว เครื่องฉายรังสีเครื่องฉายรังสีปรับความเข้ม ๑,๐๐๐ องศา นี้ ยังติดตั้งระบบตรวจสอบตำแหน่งของก้อนมะเร็ง ก่อนการรักษาด้วยเอกซเรย์คอมพิวเตอร์ ที่ติดตั้งอยู่กับเครื่องฉายรังสี ( Cone Beam CT ) โดยจะทำการเอกซเรย์คอมพิวเตอร์ด้วยเครื่องฉายรังสีเครื่องฉายรังสีปรับความเข้ม ๑,๐๐๐ องศา แล้วนำภาพมาเปรียบเทียบกับภาพเอกซเรย์คอมพิวเตอร์ที่ใช้ในการวางแผนการรักษา เพื่อตรวจสอบตำแหน่งของก้อนมะเร็งและผู้ป่วยให้ถูกต้อง ( ภาพที่ ๘ ) ซึ่งทำให้เกิดความคลาดเคลื่อนจากเป้าการรักษา น้อยกว่า ๒ มิลลิเมตร
โดยทำการเอกซเรย์คอมพิวเตอร์ ด้วยเครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา แล้วนำภาพมาเปรียบเทียบกับภาพเอกซเรย์คอมพิวเตอร์ ที่ใช้ในการวางแผนการรักษา เพื่อตรวจสอบตำแหน่งของก้อนมะเร็งและผู้ป่วยให้ถูกต้อง
ข้อดีของเครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา
๑) ผู้ป่วยได้รับความสะดวกสบายและรวดเร็วยิ่งขึ้นการฉายรังสีด้วย เครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา ( 1,000 Degrees Directions Arc Therapy Machine ) สามารถ ลดระยะเวลาการฉายรังสีลงได้เหลือเพียง ประมาณ ๒ – ๗ นาที ต่อการรักษาหนึ่งครั้ง ซึ่งใช้เวลาน้อยมาก ( เมื่อเปรียบเทียบกับ การรักษาแบบปรับความเข้ม...แบบเดิม ซึ่งใช้เวลานานถึง ๒๐ – ๓๐ นาที ) ช่วยทำให้ลดโอกาสคลาดเคลื่อนของตำแหน่งในการฉายแสง ที่มักเกิดกับผู้ป่วย ซึ่งต้องใช้เวลาในการฉายแสงนาน นอกจากนี้ ผู้ป่วยยังได้รับความสะดวกสบายมากขึ้น โดยเฉพาะ ผู้ป่วยมะเร็งบริเวณสมอง – ศีรษะ – ลำคอ ที่มีความจำเป็นต้องสวมหน้ากากพลาสติก ( Thermoplastic mask ) ซึ่งอาจจะเกิดความอึดอัด ในขณะฉายรังสี หรือ ผู้ป่วยที่ไม่สามารถนอนฉายรังสีได้นานๆอันเนื่องมาจากปัจจัยต่างๆ เช่น ความเจ็บปวด , ความเมื่อยล้า หรือ อาการเหนื่อยหอบ เป็นต้น
๒) สามารให้บริการผู้ป่วยได้มากขึ้น เนื่องจากปัจจุบัน ผู้ป่วยที่มาขอรับการรักษาด้วยรังสี ณ โรงพยาบาลจุฬาลงกรณ์ มีปริมาณสูง มากกว่า ๒,๐๐๐ รายต่อปี ( พ.ศ. ๒๕๕๐ ผู้ป่วย ๒,๐๔๒ คน และ พ.ศ. ๒๕๕๑ มีผู้ป่วย ๒,๑๐๕ คน ) โดยผู้ป่วยจะ ได้รับการรักษาโดย วิธีฉายรังสีแบบ ๒ มิติ ๔๕ % , แบบ ๓ มิติ ๔๕ % และ แบบปรับความเข้ม เพียง ๑๐ % โดยมีเครื่องฉายรังสี ๓ เครื่อง ซึ่งถึงแม้ หน่วยรังสีรักษา โรงพยาบาลจุฬาลงกรณ์ จะเปิดบริการให้แก่ผู้ป่วย ตั้งแต่เวลา ๗.๐๐ น. – ๒๐.๐๐ น. โดยไม่มีการหยุดพักกลางวัน แต่ก็ยังมี ผู้ป่วยเก่า ที่รอรับการรักษา ตกค้างอยู่อีกมาก และ ผู้ป่วยใหม่ ที่มาเริ่มรับการรักษา จะมีระยะเวลาในการรอเริ่มการรักษาที่นานมาก ดังนั้น เครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา จึงสามารถช่วย ลดเวลาในการฉายรังสีต่อครั้งของผู้ป่วยได้ จะช่วยทำให้สามารถเปิดรับบริการผู้ป่วยต่อวันได้มากยิ่งขึ้น
๓) ประสิทธิภาพในการรักษามะเร็งเครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา สามารถให้รังสีแบบ ๓ มิติ เฉพาะจุด และครอบคลุมไปตามรูปร่างต่างๆ ตามที่แพทย์วางแผนการรักษาได้อย่างอิสระ ตลอดการหมุนรอบของเครื่อง ซึ่งทำให้สามารถได้ผลการรักษาที่ดีกว่าการรักษาแบบปรับความเข้มแบบเดิม (Intensity Modulated Radiation Therapy : IMRT) นอกจากนี้ เครื่องฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา ยังมี เครื่องมือเอ็กซเรย์ ๓ มิติ ( Cone Beam CT scan ) ซึ่งช่วยทำให้มองเห็นก้อนเนื้องอก และการเคลื่อนไหวของอวัยวะภายใน ซึ่งอาจมีการ เปลี่ยนแปลงได้ ในแต่ละวัน โดยที่สามารถจะตรวจสอบตำแหน่งของก้อนเนื้องอก ก่อนฉายรังสีได้อย่างแม่นยำ
๔) ลดภาวะแทรกซ้อน ( จากการฉายรังสี ) อวัยวะปกติ ที่อยู่ติดกับก้อนมะเร็ง จะได้รับปริมาณรังสีที่น้อยกว่า ( เมื่อเทียบกับเครื่องรุ่นเดิม ) ซึ่งจะช่วยลดอัตราการเกิดผลข้างเคียง จากการฉายรังสีได้เป็นอย่างดี เช่น สามารถลดปริมาณรังสีต่อต่อมน้ำลายที่ทำให้ผู้ป่วยมีอาการน้ำลายแห้ง ในผู้ป่วยมะเร็งบริเวณศีรษะและลำคอ , ลดการเกิดกระเพาะปัสสาวะอักเสบ และ ลำไส้อักเสบจากรังสี ในการรักษามะเร็งต่อมลูกหมากด้วยรังสี เป็นต้น
๕) ค่าใช้จ่ายในการรักษา ผู้ป่วยจะมีค่าใช้จ่ายเท่าเดิม ไม่มีความแตกต่างของค่าใช้จ่าย ในการฉายรังสีแบบปรับความเข้ม ๑,๐๐๐ องศา และการฉายแสงแบบปรับความเข้มแบบเดิม โดย ผู้ป่วยบัตรประกันสุขภาพถ้วนหน้า , ผู้ป่วยบัตรประกันสังคม และ ผู้ป่วยสิทธิข้าราชการ ที่มีข้อบ่งชี้ สามารถเบิกค่ารักษาฉายรังสีแบบนี้ได้
คุณสมบัติของผู้ป่วยที่เหมาะในการรักษา
จะต้องเป็น ผู้ป่วยโรคมะเร็ง ที่ แพทย์ ผู้รักษามะเร็ง เห็นว่า ควรได้รับการรักษาด้วยรังสี ซึ่งอาจได้แก่ มะเร็งที่ตำแหน่ง ต่อไปนี้
- มะเร็งโพรงหลังจมูก ( Nasopharyngeal Cancer )
- มะเร็งต่อมลูกหมาก ( Prostate Cancer ) ที่จะต้องได้รับการรักษาด้วยรังสี
- มะเร็งที่จะต้องได้รับการรักษาด้วยรังสี และ อยู่ในบริเวณที่ติดกับอวัยวะสำคัญอื่นๆ ที่แพทย์พิจารณาแล้วว่าการฉายรังสีแบบธรรมดา ไม่สามารถหลบหลีกอวัยวะเหล่านั้นได้ เช่น บริเวณที่ติดกับก้านสมอง , ไขสันหลัง , เส้นประสาทตา
ผู้ดูแลบทความ หน่วยรังสีรักษาและมะเร็งวิทยา ฝ่ายรังสีวิทยา โรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย
ผู้รับผิดชอบบทความ ศูนย์การสื่อสารนานาชาติแห่งจุฬาฯ